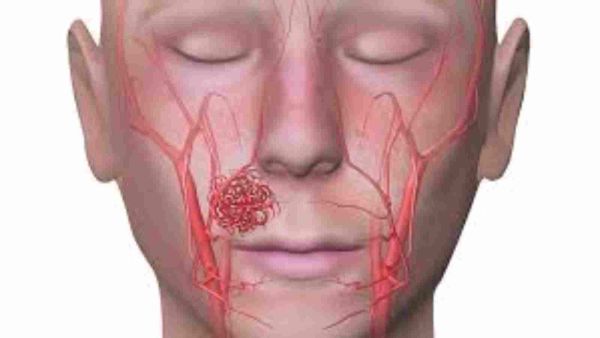
التَّشَوُّهَ الشِّرْياني الوَريدي هي حالة مولودة، يكون فيها مبنى الأوعية الدموية معطوبًا، وذلك نتيجة لتكوّن موضعي غير سليم لبنية الأوعية الدموية لدى الجنين.
ينجم هذا الشذوذ عن روابط غير طبيعية بين الأوردة والشرايين، وبدون الوساطة الطبيعية للشُّعَيرات الدموية.
يوجد لدى حوالي 10% من المرضى بَيِّنَات مرافقة: تمدد الأوعية الدموية (حالة من ترقق (هشاشة) جدران الأوعية الدموية، إلى حد خطر التمزق).
هناك اختلاف كبير في حجم مناطق الارتباط غير الطبيعي, إذ في بعض الأحيان قد تتضخم لأبعاد كبيرة, تشكل ضغطًا على أنسجة المُخ المجاورة لها, تؤدي إلى إصابة بوظائفها, تدفع بنية المخ وتشوه المبنى السليم. ويمكن في بعض الأحيان الأقل شيوعًا أن يتكون اسْتِسقاءٌ دماغي.
أسباب وعوامل خطر تشوه شرياني وريدي
الأسباب الشائعة لهذه الظاهرة هي: نزيف من التَّشَوُّهِ الشِّرْياني الوَريدي - AVM، تمدد الأوعية الدموية المرافقة، أو احتشاء دماغي (Cerebral infarction), ثانوي لتحويل مسار الدم من النسيج المستهدف في الدماغ، إلى الالتفاف غير الطبيعي الذي يربط بين الوريد والشريان.
إن حوالي 70% من حالات التَّشَوُّهِ الشِّرْياني الوَريدي - AVM تنزف في مرحلة معينة أثناء حياة المريض؛ ويكون النزيف في 10% من الحالات قاتلاً.
الأعراض الرئيسية هي:
- الصداع
- نوبات
- اعتلال عصبي موضعي
- توجد أغلب حالات التشوه الشرياني الوريدي AVM في منطقة الشريان الدماغي الأوسط (MCA).
تشخيص تشوه شرياني وريدي:
يعتمد تشخيص المرض على الفحص البدني. بالاستماع من خلال تقريب السماعة الطبية (Stethoscope) لتجويف العين أو لزاوية الفك يمكن أحيانًا سماع نفخة (Murmur) داخل الجمجمة مصدرها مدروج الضغط (Pressure gradient) في منطقة التشوه الشرياني الوريدي - AVM.
تشمل فحوصات التصوير المتبعة لاستيضاح الشك بوجود تشوه شرياني وريدي - AVM: تصويرًا مقطعيًّا (CT) للدماغ، لتحديد مكان النزيف إذا وجد, في حال عدم وجود نزيف، يجرى فحص بالرنين المغناطيسي (MRI) لتحديد مكان التشوُّه الشرياني الوريدي - AVM, كما يستعان بتصوير الأوعية الدموية (Angiography). يكون هذا الفحص، في كثير من الأحيان، هو المفضل، بحيث يمكن بواسطته تحديد مكان التشوه بدقة والأوعية الدموية المشاركة فيه.
علاج تشوه شرياني وريدي:
توجد عدة خيارات للعلاج: استئصال جراحي للتشوه الشرياني الوريدي - AVM. أما في حال عدم التمكن من الوصول للتشوه من خلال الاستئصال الجراحي، أو أن وضع المريض الصحي لا يسمح بالخضوع لعملية جراحية، فمن المتبع العلاج بواسطة تخثير دم تجويف الأوعية الدموية غير السليمة، التي تغذي المكان المصاب.
الحقن بواسطة أنبوب خاص لمادة بلمرية (Polymer) تتحول لصلبة وقاسية في تجويف الأوعية الدموية غير السليمة، وتقوم بسد التجويف وتصغيره حتى اختفاء التشوه.
علاج إضافي ممكن، هو إشعاع موضعي لمنطقة التشوه.
إصابات التشوه الشرياني الوريدي - AVM في النخاع الشوكي، غالباً ما تكون في النخاع الشوكي الصدري والحوضي.
إن أعراض المرض، غالبًا ما تكون اضطرابات حسية، وَهَنًا في الأطراف واضطرابًا بالسيطرة على المصرَّات .
تشمل الفحوصات المساعدة المتبعة، التصوير بالرنين المغناطيسي (MRI) تصوير النخاع (Myelography) وتصوير الأوعية الدموية (Angiography) (فحوصات هدفها في هذه الحالة إظهار مبنى الأوعية الدموية غير السليمة وتحديد أماكنها).
العلاج المتبع في حالات التشوُّه الشرياني الوريدي - AVM للنخاع الشوكي : ربط أو تخثير الأوعية الدموية المغذية للمكان المصاب.
المضاعفات:
تتضمن مضاعفات التشوهات الشريانية الوريدية المخية ما يلي:
1- النزيف داخل الدماغ (النزف الدماغي). يضع التشوه الشرياني الوريدي ضغطًا شديدًا على جدران الشرايين والأوردة المصابة، مما يتسبب في ترققها أو ضعفها. قد يؤدي ذلك إلى تمزق التشوه الشرياني الوريدي النزيف داخل الدماغ (النزف الدماغي).
يتراوح خطر الإصابة بنزيف التشوه الشرياني الوريدي الدماغي حول 2 في المئة سنويًا. قد يزداد خطر النزف في بعض أنواع التشوه الشرياني الوريدي، أو إذا تعرضت لتمزق سابق في التشوه الشرياني الوريدي.
لا يتم اكتشاف بعض حالات النزف المرتبطة بالتشوه الشرياني الوريدي حيث لا ينتج عنها أي تلف أو أعراض دماغية كبيرة، ولكنها قد تحدث نوبات نزيف تهدد الحياة.
وتمثل حالات التشوه الشرياني الوريدي الدماغي نحو 2 في المئة من جميع حالات السكتات الدماغية النزفية كل عام، وغالبًا ما يكون سبب النزف في الأطفال والبالغين المصابون بنزف في الدماغ.
2- انخفاض الأكسجين في أنسجة الدماغ. في حالات التشوه الشرياني الوريدي، يتجاوز الدم شبكة الشعيرات الدموية ويتدفق مباشرةً من الشرايين إلى الأوردة. يندفع الدم سريعًا عبر المسار المعدّل حيث إنه لا يتباطأ بواسطة قنوات الأوعية الدموية الأصغر.
لا يمكن لأنسجة الدماغ المحيطة امتصاص الأكسجين بسهولة من الدم سريع التدفق. دون كمية كافية من الأكسجين، تضعف أنسجة الدماغ أو تموت تمامًا. يؤدي ذلك إلى أعراض تشبه السكتة الدماغية، مثل صعوبة الكلام والضعف والتخدر وفقدان البصر أو عدم الثبات الشديد.
3- الأوعية الدموية الرقيقة أو الضعيفة. يضع التشوه الشرياني الوريدي ضغطًا شديدًا على الجدران الرقيقة والضعيفة للأوعية الدموية. قد يتطور التورم في جدار الأوعية الدموية (تمدد الأوعية الدموية) ويصبح عرضة للتمزق.
4- تلف المخ. وخلال مراحل نموك، يمكن أن يستخدم جسمك المزيد من الشرايين لتزويد التشوه الشرياني الوريدي سريع التدفق بالدم. ونتيجة لذلك، قد يزداد حجم بعض التشوهات الشريانية الوريدية وتسبب انزياح لأجزاء من الدماغ أو الضغط عليها. قد يمنع ذلك السوائل الوقائية من التدفق بحرية حول نصفي الكرة الدماغيين.
إذا تراكمت السوائل، يمكن أن تدفع أنسجة الدماغ تجاه الجمجمة (الاستسقاء الدماغي).
متى تزور الطبيب؟
اطلب العناية الطبية الفورية إذا لاحظت أي علامات أو أعراض لتشوه شرياني وريدي في الدماغ، مثل النوبات أو الصداع أو أعراض أخرى. تشوه شرياني وريدي (AVM) نازف الدماغ مهدد للحياة ويتطلب عناية طبية طارئة.
المزيد من صحة وجمال:
مرض بكتيريا الوجه: أسبابه، أعراضه، مضاعفاته، وطرق الوقاية منه
تعرف على مرض باركنسون
الإكزيما العصبية: الأسباب، الأعراض، العلاج